Mal di schiena: cause, sintomi e rimedi efficaci
Il mal di schiena è un disturbo estremamente frequente e molto variabile: può presentarsi sia in sportivi che in sedentari, in alcuni casi può passare in pochi giorni, mentre in altri può manifestarsi per periodi di durata ben più lunga, o ritornare periodicamente, con differenti spettri di gravità e cause multifattoriali.
Allo stesso modo, anche in ambito fitness, il dolore lombare è una problematica riscontrata con grande frequenza, che costringe spesso a sospendere o evitare del tutto diversi esercizi a causa del dolore.
Ma quali sono le possibili cause di mal di schiena? Quanto sono diffuse queste tipologie di dolori? Quali i sintomi e i rimedi più efficaci? Scopriamolo!
Cos’è il mal di schiena?
Il mal di schiena (chiamato anche “lombalgia”) è una problematica tanto frequente quanto complessa, definita come un dolore localizzato tra il margine costale e la piega glutea con possibile (ma non sempre presente) coinvolgimento dell’arto inferiore.
Il dolore lombare viene suddiviso in letteratura in due principali categorie: il “dolore lombare aspecifico” e il “dolore lombare specifico”. Il dolore lombare aspecifico rappresenta il 90% dei casi di dolore alla schiena e consiste in una lombalgia nella quale non è possibile determinare con precisione e certezza una causa ben definita. Nel dolore lombare specifico invece, che rappresenta il 10% dei casi circa, la causa del dolore è nota, e può essere una irritazione/compressione/infiammazione delle strutture nervose (8% dei casi) o una patologia più seria come fratture, tumori e infezioni (1% dei casi).
Mal di schiena: quanto è diffuso?
Il dolore lombare è il disturbo muscoloscheletrico più comune al mondo. Secondo i dati attuali, circa l’80% della popolazione mondiale avrà almeno un episodio di lombalgia nel corso della propria vita, ed oltre il 75% di questi presenterà delle recidive.
Il mal di schiena rappresenta inoltre la principale causa di disabilità e assenza sul posto di lavoro, e la sua diffusione sembra addirittura aumentare nel tempo. In buona parte questo è probabilmente legato ai cambiamenti dei nostri stili di vita, improntati sempre di più sulla sedentarietà, i quali non forniscono alle strutture della colonna il giusto movimento e il giusto carico per mantenere la propria ottimale funzionalità.

Mal di schiena: cause principali
Spesso quando si parla di cause del mal di schiena si è soliti ricercare le possibili strutture anatomiche che hanno subito un danno, una lesione o un’alterazione. Il voler collegare il dolore a un “danno biologico” è prassi del tutto normale e fisiologica nei nostri metodi di ragionamento.
Come abbiamo visto in precedenza, tuttavia, nel 90% dei casi non è possibile identificare con sicurezza quale sia la precisa struttura alla base del dolore lombare, e solo nel 10% dei casi il dolore deriva da una causa nota che può richiedere un approfondimento immediato.
Fatta questa premessa, va detto che qualsiasi struttura innervata contenuta nella zona lombare (e non solo) può essere una potenziale sorgente di dolore lombare. Possono quindi causare dolore le articolazioni fra le vertebre, i dischi intervertebrali, i muscoli della schiena, i nervi, i vasi, le radici nervose, le ossa, i legamenti e gli organi interni. Risulta quindi difficile, se non impossibile, trovare un colpevole, soprattutto considerando il fatto che il dolore può presentarsi anche in aree molto distanti dalla struttura responsabile.
Sommariamente possiamo dire che un dolore alla schiena si presenta nel momento in cui le capacità di carico dei nostri tessuti non sono abbastanza elevate da sopportare gli stress esterni. In parole povere i nostri muscoli, le articolazioni, il sistema nervoso, le ossa e i legamenti non sono abbastanza forti per sopportare gli stress che provengono dall’esterno.
Per “stress” esterni intendiamo una moltitudine di fattori: fattori prettamente meccanici come traumi violenti, cadute, movimenti bruschi, il mantenimento prolungato di posture, strutture poco resistenti ed allenate, sedentarietà…ma anche altre componenti come la presenza di patologie, predisposizioni genetiche, fattori “psicosociali” come stress lavorativo/familiare, paura, catastrofizzazione, scarsa qualità del sonno, ansia, credenze errate e interpretazioni errate del proprio dolore.
Tutto questo può influire sul dolore e sui vari sintomi lombari che percepiamo. Dalla recente letteratura scientifica è infatti emerso che, sebbene per molto tempo si fosse pensato che il mal di schiena sia sempre legato ad un danno tissutale, in realtà questa problematica così diffusa è associata ad un’ampia e complessa combinazione di fattori, tra cui fattori anatomici, fisiologici, sociali, neurofisiologici, stili di vita, psicologici e genetici, che ne possono determinare la presenza anche in situazioni dove non sia presente al momento alcun danno tissutale effettivo.

Ad oggi, inoltre, non esistono evidenze in grado di correlare sempre e direttamente alcune “degenerazioni anatomiche” lombari con il dolore o i sintomi del mal di schiena: la presenza di artrosi o protrusioni o ernie discali lombari quindi può anche non essere la causa del dolore lombare.
Grazie alla letteratura sappiamo poi che esistono dei fattori di rischio che sembrano predisporre maggiormente al dolore lombare, fra cui:
- Avere dai 30 ai 65 anni di età,
- Avere un basso livello di istruzione,
- Alti livelli di stress, ansia e depressione, stress e insoddisfazioni lavorative.
- Fumo di sigaretta
- Obesità
È stato inoltre notato come i cosiddetti “fattori psicosociali” come ansia, stress, catastrofizzazione, traumi emotivi e preoccupazione, possano influire molto sul decorso e sull’intensità del dolore, giocando un ruolo pesante nel passaggio da “mal di schiena di fisiologica durata” (2-6 settimane) a “mal di schiena cronico” ( mesi o anni).

In sintesi possiamo quindi dire che il mal di schiena, soprattuto quando è cronico, non deve quindi essere considerato come un problema legato a una o più alterazioni anatomiche, bensì come una condizione che è influenzata da una combinazione di fattori biologici (eventuale lesione sintomatica), cognitivi/comportamentali (paura, pessimismo, catastrofismo), emotivi (stress, ansia) e motori (paura del movimento ed evitamento delle attività ritenute “pericolose” per la schiena).
Questo spiegherebbe come mai soggetti con alterazioni anatomiche spesso non presentano dolore e ancora perchè anche una volta scomparso il dolore le alterazioni anatomiche spesso permangano.
Mal di schiena: sempre colpa di ernie e protrusioni?
Molte persone, specialmente se sono state sottoposte ad esami diagnostici come radiografie e risonanze, ritengono che la causa del loro dolore sia un’ernia (spesso del disco L4-L5 o L5-S1), una protrusione o l’artrosi delle vertebre lombari. Anche se in alcuni casi (la minoranza, circa l’8%) tutto ciò è possibile, sappiamo che in realtà molto spesso questi riscontri sono frequenti anche in persone che non hanno alcun dolore, e che quindi possono non essere la causa principale dei sintomi.
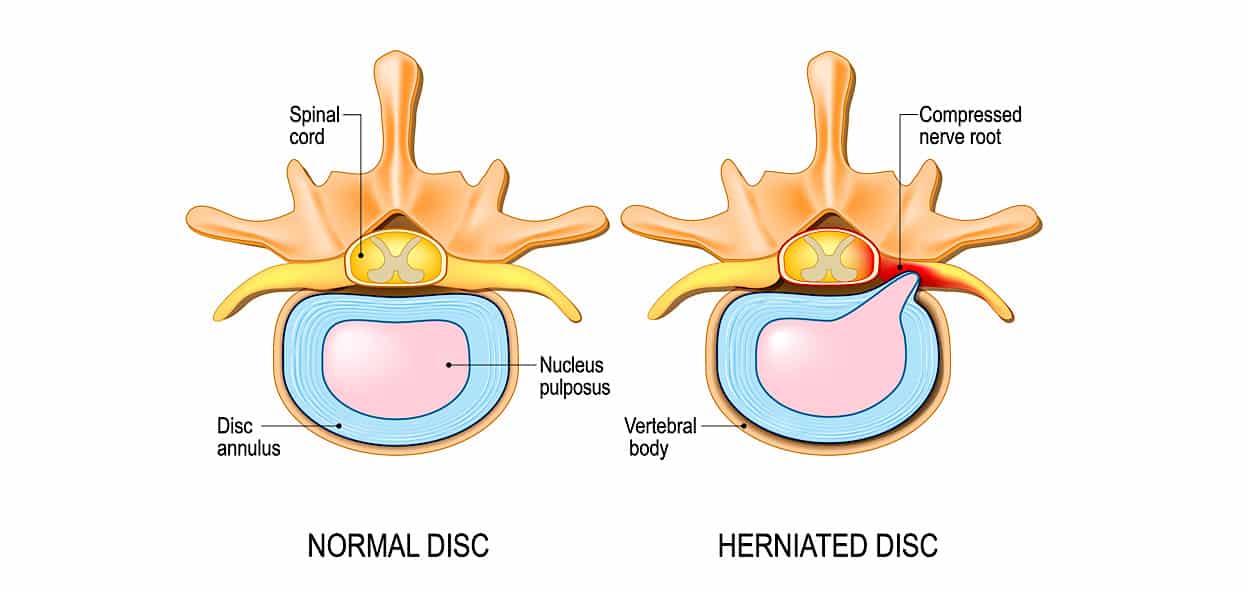
Numerosi studi riportano infatti un’elevata presenza di alterazioni come artrosi, ernie e protrusioni in soggetti privi di dolore alla schiena, e ciò sembra essere direttamente proporzionale all’età. Più il soggetto è avanti con gli anni, più quindi le anomalie della colonna sono presenti e sono da considerarsi come segni dell’invecchiamento e dell’usura strutturale (un po’ come le rughe sulla pelle).
Si stima che in oltre il 90% dei soggetti con più di 60 anni siano riscontrabili protrusioni, artrosi delle faccette articolari e osteofiti in assenza di dolore o storia clinica passata di dolore. Per di più altri studi dimostrano che solo la metà dei soggetti che nella vita sperimentano dolore lombare riporta effettivamente alterazioni durante le indagini diagnostiche (lastre, risonanze ecc..). Per questo ad oggi risulta irrealistico pensare di identificare con certezza la causa biologica del dolore alla schiena, anche con la strumentazione diagnostica più affidabile, nei casi di lombalgia aspecifica.
Inoltre pare che sia dannoso eseguire indagini diagnostiche non necessarie in assenza di condizioni gravi: sogggetti di questo tipo, infatti, entrano spesso in circoli viziosi contorniati da ansia, paure infondate e kinesiofobia (paura ed evitamento del movimento poichè ritenuto pericoloso per la schiena), riportando di conseguenza una prognosi peggiore e una guarigione più lenta.
Mal di schiena: colpa delle “contratture”?
Le cosiddette “contratture” muscolari vengono spesso additate come possibile causa di mal di schiena. Se analizziamo la letteratura scientifica più affidabile, troviamo che se è pur vero che il tessuto muscolare contrattile può essere effettivamente una causa di dolore alla schiena e alla natica, è altrettanto vero che gli studi non hanno trovato correlazione fra possibili danni/alterazioni muscolari e il grado/tipologia di dolore lombare.
Per cui anche il classico modello dello “spasmo” muscolare che crea dolore (“hai mal di schiena a causa di una bella contrattura!”) non trova fondamento nelle attuali evidenze, e anzi sembrerebbe da abbandonare a favore del modello opposto, ossia quello della scarsa performance muscolare. Diversi studi, infatti, riportano atrofia, scarsa attivazione e precoce affaticamento dei muscoli erettori spinali e multifidi nelle persone che soffrono di mal di schiena.
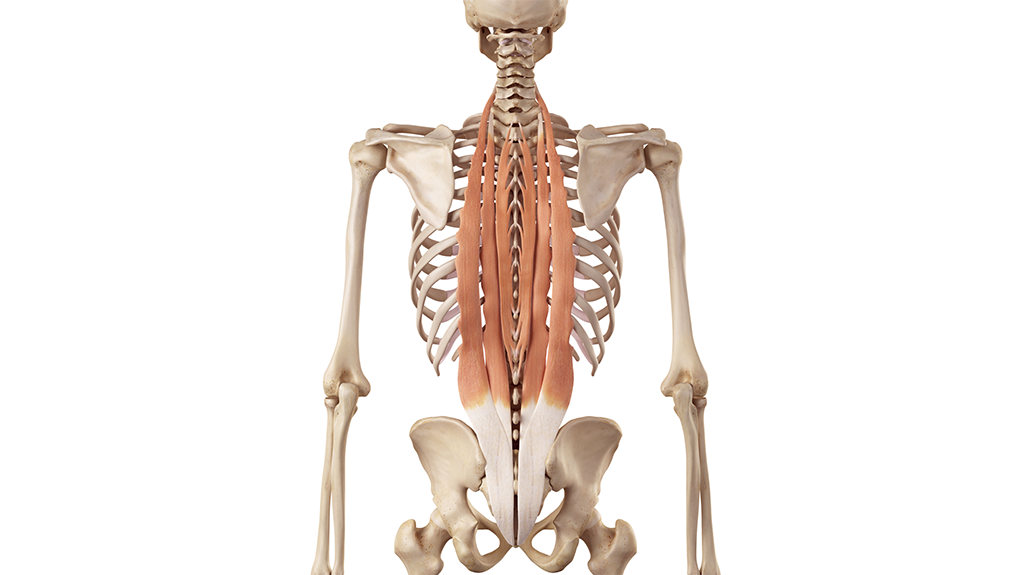
Questa condizione funzionale sarebbe causa (o fattore contribuente) indiretta del dolore, diminuendo la stabilità della colonna ed esponendo i tessuti non contrattili come i dischi e le articolazioni a maggiori stress. Il concetto di “contrattura che crea dolore” è quindi tendenzialmente da abbandonare, se il dolore è fuori dalla fase acuta iniziale o è in una fase oramai cronica.
La contrattura e lo spasmo sono invece realmente presenti in fase acuta, ma in questa fase sono alleati e sicuramente non nemici da combattere (si parla infatti in questo caso di un meccanismo protettivo transitorio della fase infiammatoria utile a ridurre il movimento e stabilizzare l’area lesa). Nel dolore lombare non si ha quindi bisogno di “sciogliere” contratture, ma anzi piuttosto di riacquisire funzionalità dei muscoli profondi attraverso un loro rinforzo.
Sintomi del mal di schiena
Il mal di schiena può presentarsi tipicamente in modo rapido e improvviso, oppure insorgere lentamente e in modo meno intenso. Nel primo caso ci riferiamo ad un dolore lombare acuto (conosciuto con il classico termine popolare “colpo della strega”), spesso innescato da un movimento improvviso che nella maggior parte dei casi consiste in una lieve flessione lombare (piegare la schiena in avanti), o in un movimento/esercizio/attività troppo stressante per le capacità dei nostri tessuti. Immediatamente dopo tale evento, o il mattino del giorno dopo, segue spesso un periodo in cui ogni movimento del corpo risulta doloroso, con una forte sensazione di rigidità associata (mediamente questo periodo perdura tra 1 e 7 giorni).
Nel mal di schiena cronico invece il dolore può essere molto elevato, percepito non solo in zona lombare ma anche in altre zone limitrofe del corpo, e talvolta innescato da stimoli di natura “non nocicettiva” (come il semplice sfioramento tattile della zona lombare) o da stimoli che normalmente sarebbero poco dolorosi, e che vengono invece percepiti con intensità dolorosa elevata.
I sintomi tipici del mal di schiena sono dolore e sensazione di rigidità locale. Questo è dovuto al fatto che il nostro sistema nervoso (come accennato poco fa) spesso risponde al dolore riducendo la mobilità lombare (che si ripercuote poi sulla mobilità di tutto il corpo) attraverso un’incrementata attivazione di alcuni gruppi muscolari limitrofi, nel tentativo di proteggere la zona da ulteriori danni e favorirne la guarigione.
Il dolore lombare può inoltre causare modifiche dell’attività muscolare, aumentando l’attività di alcuni muscoli e riducendo la forza di altri (spesso i muscoli stabilizzatori profondi) provocando alterazioni della coordinazione fra i vari distretti muscolari, risultando quindi in una ridotta mobilità e sensazione di rigidità nella zona lombare. Spesso la sensazione di rigidità tende ad essere più marcata al mattino, specialmente se il giorno prima vi è stato un particolare stress a carico dei dischi, e tende a migliorare durante la giornata, quando ci si muove.
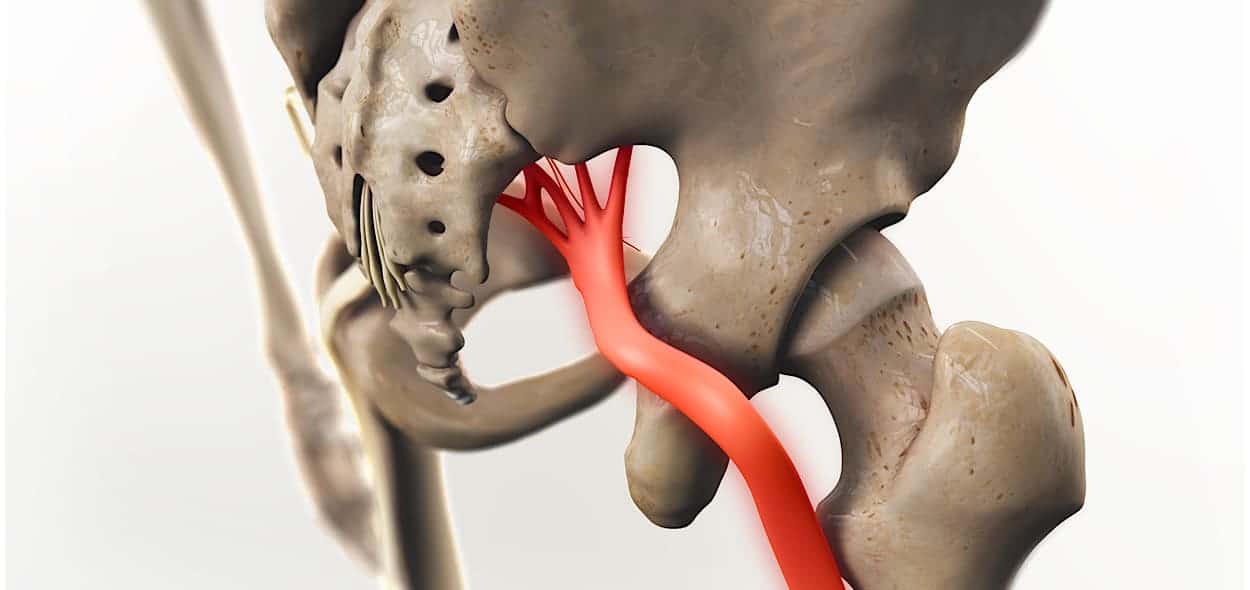
In alcuni casi i disturbi alla schiena possono provocare sintomi e dolori anche lungo tutto l’arto inferiore, arrivando talvolta fino al piede. Essenzialmente, i sintomi e il dolore alla gamba causati da un disturbo lombare si suddividono in due categorie: le “lombalgie aspecifiche con dolore riferito all’arto inferiore”, dove una struttura “sofferente” non identificabile con sicurezza proietta un dolore all’arto inferiore; e le “radicolopatie”, patologie specifiche dove le strutture che causano il dolore sono le radici dei nervi che dalla lombare si dirigono verso l’arto inferiore (si parla in questi casi di “dolore radicolare” o “dolore da radicolopatia” o “lombosciatalgia”).
Le radicolopatie possono essere causate da una compressione meccanica e/o da processi infiammatori, provocati da un’ernia discale o a causa di processi degenerativi delle strutture attorno alla radice stessa. Quando è presente una radicolopatia, spesso il dolore non è l’unico sintomo a presentarsi lungo la gamba, ma è accompagnato da sintomi caratteristici come formicolii, sensazione di bruciore o calore, alterazione o perdita della sensibilità e in alcuni casi perdita di forza in una o più zone dell’arto inferiore.
Quanto può durare il mal di schiena?
Il dolore lombare aspecifico di solito si risolve spontaneamente entro 2-6 settimane, con una completa risoluzione dei sintomi. Tuttavia in alcuni casi (si stima dal 2 al 7%, ma questi dati sono in continuo aumento) questo periodo può perdurare per molto più tempo (mal di schiena cronico), fino a durare anche per mesi o anni.
Il dolore riporta statisticamente un crollo spontaneo nel 90% dei casi nel primo mese, qualsiasi cosa si faccia in questo lasso di tempo. Secondo i dati, circa il 65% delle persone con dolore svilupperanno poi almeno una recidiva nell’arco dell’anno successivo.

Rimedi per il mal di schiena: cosa fare?
Parlando del trattamento e della gestione ottimale del mal di schiena, è importante diversificare quest’ultimo riferendoci ad un mal di schiena di tipo acuto o ad un mal di schiena cronico.
Per quanto riguarda il mal di schiena acuto, abbiamo riferito come immediatamente dopo tale evento, (o il mattino del giorno dopo), segue spesso un periodo in cui ogni movimento del corpo risulta doloroso, con una forte sensazione di rigidità associata (che mediamente perdura tra 1 e 7 giorni).
Essenzialmente il “colpo della strega” avviene quando la nostra schiena non è pronta a compiere e stabilizzare il determinato movimento che l’ha causato (spesso a causa di una scarsa capacità di carico delle strutture lombari, in presenza o meno di altre cause di diversa natura multifattoriale). A questo tipo di stress il corpo risponde con dolore locale, infiammazione e contratture muscolari, strategie utili a proteggere la zona e darle il tempo di recuperare, e che andranno pertanto promosse, e non combattute.
Il dolore, infatti, è in questa fase un indicatore determinante che ci sta dicendo che qualcosa non va; è funzionale a impedirci di muovere la zona lesa favorendo così la sua protezione e il decorso dell’infiammazione, così come la contrattura locale della muscolatura è una strategia fisiologica che circoscrive l’aria e contribuisce la sua immobilizzazione e protezione.
La prima indicazione da dare a riguardo è che appare quindi poco utile adoperarsi in questa fase per contrastare a tutti i costi il dolore e le contratture: stretching, massaggi e mobilizzazioni intense risultano pertanto strumenti terapeutici poco sensati in questi contesti (i farmaci antinfiammatori possono essere utilizzati al bisogno, nei casi dove il dolore risulta poco sopportabile).
In questa fase sarà invece consigliabile aspettare, armandosi di una buona dose di pazienza, consapevoli di queste dinamiche, e del fatto che la durata di questa fase infiammatoria, se ben gestita, non supererà i sette giorni nella maggior parte dei casi. In questo lasso di tempo sarà importante non cadere in preda all’ansia e al panico, accettando il fatto che un breve periodo di riposo sarà necessario, e che il dolore (qualsiasi cosa si faccia) tenderà a permanere per questo breve lasso di tempo, per poi regredire progressivamente.
Durante questo lasso temporale è consigliabile favorire un posizionamento neutro della colonna seduti o sdraiati, (ossia con la colonna lombare non troppo estesa né troppo flessa), ed eventualmente eseguire semplici movimenti in posizioni di “scarico” (come le oscillazioni in posizione quadrupedica).
Superata questa fase si entrerà in una “fase di cicatrizzazione” della durata della durata media di 1-3 settimane. È questo il momento nel quale il dolore andrà naturalmente a scemare con gradualità e la funzionalità verrà gradualmente riacquisita (camminare, alzarsi, piccoli sollevamenti…). In questa fase sarà quindi fondamentale il ritorno graduale all’attività di vita quotidiana, rispettando il dolore senza temerlo.

Sarà quindi opportuno tornare al lavoro, in palestra, a camminare o a correre, compatibilmente con il residuo dei sintomi, ma consapevoli che quelle attività si potranno gradualmente tornare a svolgere senza paura. In questa seconda fase, con i tessuti in fase di cicatrizzazione, il movimento più sensato da proporre in termini di esercizi è quello che pone un iniziale carico sulla colonna e sulla muscolatura, ricercando stabilità (i tessuti hanno infatti bisogno di ricominciare a lavorare in carico).
Superata questa fase, col dolore che va sparendo e la funzionalità che va verso la completa ripresa, giungiamo all’ultima fase, quella “di rimodellamento” (che può durare fino a diversi mesi) nella quale torniamo gradualmente alla totalità delle nostre attività normali, sottoponendo la colonna a forze via via sempre più intense. Questa fase di riorganizzazione dei tessuti rigenerati, proseguendo con il lavoro fin qui effettuato, avrà tre principali obbiettivi:
- Aumento della tolleranza al carico dell’area colpita e ritorno progressivo all’attività, esercizio, movimento che ha scatenato il dolore inizialmente.
- Mobilizzazione della lombare e del bacino con prevenzione delle rigidità ed eliminazione di possibili fattori contribuenti e al dolore.
- Distruzione di eventuali credenze catastrofiste e della paura del movimento.

Diverso è il caso del dolore cronico, caratterizzato dal persistere dei sintomi per mesi o anni. Questo può nascere da un primo episodio di dolore acuto non gestito in maniera corretta, oppure da uno stile di vita povero di movimento, caratterizzato da posizioni mantenute per tempi prolungati e da stiamoli motori poco variegati. Le attuali evidenze, riguardo al trattamento del mal di schiena cronico, propongono due capisaldi nell’affrontare questa condizione:
- Una corretta educazione al dolore, alle sue cause e al suo comportamento.
- L’esercizio terapeutico, intenso come terapia attiva e autoresponsabilizzazione del soggetto in prima persona.
L’intervento educazionale avrà l’obbiettivo di aumentare la consapevolezza e la conoscenza del dolore, premesse fondamentali per costruire aspettative e credenze positive che garantiranno una prognosi migliore. In primo luogo, quando si parla di dolore lombare cronico, è fondamentale aver chiaro che siamo in una condizione nella quale il dolore non è più associato a un reale danno strutturale, e nemmeno ad alterazioni riportate con lastre e risonanze (se non in una ridotta percentuale dei casi), ma bensì da un quadro di ipersensibilizzazione dell’area colpita e del sistema nervoso.
Questo processo altera la capacità del sistema nervoso di elaborare gli stimoli provenienti dalla schiena, amplificandone gli effetti rispetto alla normalità. È come se un antifurto invece di suonare solo quando entra un ladro in casa suonasse alla prima mosca che entra in casa. La rielaborazione e la processazione del dolore sono strettamente influenzati dal significato che attribuiamo al dolore stesso. La letteratura riporta stress, paura di non guarire, sensazioni di fragilità, paura del movimento, depressione e catastrofismo come i reali fattori che rallentano e ostacolano la guarigione in casi cronici.
Le nostre convinzioni sono quindi in grado di influenzare la percezione del nostro dolore a livello centrale. Soprattutto da un punto di vista motorio poi, tali credenze rendono psicologicamente più fragili, limitano le attività e il movimento, creando un circolo vizioso che comporterà rigidità, scarsa performance muscolare e alterata propriocezione.

Tutti questi fattori contrastano con quella che è a oggi l’unica vera raccomandazione per chi soffre di dolore alla schiena: il movimento. Mantenersi attivi, ridurre l’inattività e il risposo a letto, ritornare velocemente alle attività quotidiane con un’intensità razionale e soprattuto gradualmente progressiva, costituiscono le tre indicazioni che possono realmente fare la differenza per guarire definitivamente ed essere padroni del proprio corpo, evitando la medicalizzazione e terapie passive dall’impatto terapeutico molto meno significativo.
La storia naturale dei sintomi è un altro fattore importantissimo da conoscere: è tendenza comune, infatti, quella di attendersi dall’inizio delle terapie un percorso lineare con un miglioramento della condizione costante nel tempo (in pratica ci si aspetta di stare ogni giorno sempre meglio). La realtà però, riportata dalla letteratura, è che questo scenario non è quasi mai presente in una storia di lombalgia.
Il dolore infatti, tenderà ad avere qualsiasi cosa facciamo un andamento altalenante, con momenti di miglioramento lineare alternati a momenti di peggioramento improvviso. Bisognerà quindi valutare sempre la propria condizione in relazione alle settimane/mesi precedenti rispetto alla quantità di attività svolte senza dolore (o con dolore gestibile) e all’intensità dello stesso durante la settimana. Il trend dovrà essere valutato sempre in quest’ottica con questa consapevolezza, consapevoli di un percorso di crescita che potrà tranquillamente avere anche dei momenti di peggioramento.

Il secondo caposaldo è costituito dall’esercizio terapeutico e dalla promozione di uno stile di vita attivo. Evidenze consolidate riportano esercizio fisico (anche contro resistenze) come la terapia d’elezione per questo tipo di condizione, a patto che essa segua alcuni principi cardine fondamentali:
- Gradualità dello stimolo: fornendo alla colonna stimoli via via più intensi in modo graduale in termini di volume e carico sostenuto.
- Principio della modifica dell’aspettativa: in caso di mal di schiena cronico l’esercizio migliore prevede l’esecuzione del movimento di cui il soggetto a paura. Se infatti ho paura di piegarmi in avanti, esecuzione di questo movimento (inserita con gradualità e buon senso) determinerà la distruzione dell’aspettativa negativa (“mi spezzerò la schiena se lo faccio”) e la creazione di una nuova (“sono in grado di farlo senza spezzarmi la schiena”).

- Principio del miglioramento motorio: un bagaglio motorio povero, con scarsa consapevolezza corporea e stimoli stereotipati facilita l’instaurarsi del dolore cronico. La ricostruzione di una corteccia motoria “organizzata” sarà requisito fondamentale di un programma di esercizi terapeutici mirati riprendere il controllo del proprio corpo sperimentando movimenti e posizioni nuove che garantiranno indirettamente mobilizzazione e stimolo attivo sui tessuti. Tutto ciò amplierà il bagaglio motorio migliorando la funzionalità della colonna e la sua capacità di gestire gli stimoli funzionali nel quotidiano.
- Principio del corretto stile di vita. Un passo determinante per consolidare una guarigione e prevenire recidive è rappresentato dalla promozione di uno stile di vita attivo che spezzi la sedentarietà. Per esempio anche consigliare un aumento di passi giornalieri via via sempre maggiore fa parte del trattamento, così come incentivare un’attività fisica costante e variegata negli stimoli che si mantenga distante dagli accessi. Sarà inoltre molto importante curare la qualità dell’alimentazione e del sonno, la gestione dello stress, e l’inserimento costante di attività cardiovascolare. Questi fattori hanno un ruolo fondamentale nella gestione dei dolori cronici, oltre che per la qualità della vita di chiunque, in generale.
Mal di schiena: ruolo di riposo, terapia manuale e chirurgia
Per ciò che concerne la terapia manuale, alcuni studi hanno evidenziato come il trattamento manuale sia in grado di modificare temporaneamente il ROM del livello trattato, l’attivazione muscolare e la forza locale, e diminuire temporaneamente il dolore sia dell’area trattata che nei segmenti limitrofi. I miglioramenti associati alla terapia manuale non sono tuttavia riconducibili ad un effetto biomeccanico, ma ad effetti neurofisiologici e psicologici. In breve, quindi, la terapia manuale può rappresentare un valido aiuto nel piano riabilitativo, ma il focus principale dovrà sempre essere sul movimento attivo.
E il riposo? Stare a riposo significa attendere che il dolore passi da solo, ma significa creare un ambiente funzionale impreparato alla vita successiva al dolore, aumentando a dismisura il rischio di recidive a causa di una struttura più debole e per nulla sotto controllo. Il vero obbiettivo è invece quello di fare in modo di muoversi anche con il dolore, supportando la guarigione e preparando invece il corpo fisicamente e psicologicamente per impedire l’insorgenza di recidive. L’unica situazione in cui sarà invece necessario riposare per qualche giorno è la fase acuta del mal di schiena, come riferito in precedenza.

Altro fattore da analizzare è l’intervento chirurgico. “Ho un’ernia: mi dovranno operare?” Questo è un dubbio che spesso tormenta chi soffre di dolore radicolare causato da un’ernia. La letteratura afferma che il trattamento chirurgico di “decompressione spinale” per i pazienti con sciatalgia deve essere considerato solamente nei casi in cui si verifichino queste tre condizioni:
- Gli interventi conservativi non abbiano fornito alcun risultato positivo per un periodo di almeno due mesi;
- I risultati degli esami strumentali siano compatibili con i sintomi della sciatalgia;
- Siano presenti sintomi ingravescenti e invalidanti come perdita di forza importante della muscolatura dei piedi e/o delle gambe.
I casi in questione sono molto rari, e rappresentano una percentuale molto ridotta tra chi soffre di sciatalgia. Un trattamento riabilitativo basato sugli esercizi terapeutici protratto nel tempo dovrebbe sempre avere la precedenza prima di prendere in considerazione qualsiasi tipo di approccio chirurgico (non ci riferiamo in questo caso a patologie più gravi e specifiche come la “sindrome della cauda equina”, fratture ecc…che possono richiedere invece un intervento immediato).
Mal di schiena in palestra e nel bodybuilding
Partiamo con una premessa: il mal di schiena di per sé non rappresenta una controindicazione all’attività fisica e all’allenamento con sovraccarichi (anche in presenza di artrosi, ernie o protrusioni). Alla luce di ciò, non c’è motivo per cui chi soffre di mal di schiena debba smettere di allenarsi a priori. La colonna vertebrale è fatta per sostenere il carico corporeo, ed è proprio il carico stesso che, se applicato in maniera graduale e progressiva, permette a questa di migliorare.
Al contrario, uno stile di vita sedentario, e il non applicare alcun carico alla colonna, porterà ad adattamenti in negativo, con una colonna che inevitabilmente perderà la propria capacità di carico diventando più debole, vulnerabile, meno resistente e più suscettibile a futuri episodi di recidive. Il movimento, anche con sovraccarichi, è quindi fondamentale per la salute dei nostri tessuti, schiena inclusa. La condizione che va però rispettata affinché ciò sia possibile è che venga rispettato il principio della gradualità dello stimolo durante gli allenamenti, con dei programmi allenanti opportunamente strutturati che prevedano una gestione della progressione dei carichi, del volume e della frequenza degli allenamenti che si basino sulle proprie attuali capacità.

In linea generale un segnale indicativo che può farci da guida per capire se il carico che stiamo esercitando sui nostri tessuti è ottimale o eccessivo per le loro attuali capacità è il dolore durante e dopo l’attività (per “dopo” si intendono le 24h post-esercizio). Se in questo intervallo temporale il dolore non diminuisce, o va aumentando, sappiamo che probabilmente dobbiamo fare un passo indietro, diminuendo uno o più parametri allenanti.
Se è presente un mal di schiena in fase acuta (meno di 7 giorni dall’esordio), o in qualsiasi altro caso dove sia presente un elevato grado di infiammazione e irritabilità, è consigliabile evitare di allenarsi per evitare di sovraccaricare ulteriormente una struttura infiammata che ha bisogno di un fisiologico tempo per guarire. Una volta terminata questa fase, tuttavia, sarà possibile e consigliato riprendere le attività allenanti in maniera graduale e progressiva.

Nei casi di mal di schiena cronico, invece, è consigliabile iniziare gradualmente l’attività in qualsiasi momento, poiché in tali situazioni il dolore percepito non è dovuto all’infiammazione, ma a una sensibilizzazione del sistema nervoso.
Concludiamo e riassumiamo questo tema con tre punti fondamentali:
- Non esistono esercizi controindicati in modo assoluto, ma solo esercizi che non si è ancora preparati ad eseguire. Questo vale anche per esercizi come lo Squat e lo Stacco, che potranno essere ottimi esercizi per caricare la colonna, migliorare la tolleranza al carico dei tessuti, e distruggere le credenze catastrofiste.
- La presenza di discopatie non costituisce una controindicazione all’attività con i pesi, anzi, riabituare la schiena al carico e potenziarne la funzionalità aiuterà a contrastare le paure e a sentirsi meno fragili.
- Tecnica corretta e sovraccarico progressivo sono i due principi cardine con cui lavorare nell’esecuzione degli esercizi (in particolare di esercizi come Squat e Stacco).
Bibliografia: Fitness Posturale, Volume 2 (Andrea Roncari)